La Caviglia

La distorsione alla caviglia si verifica quando l’articolazione della caviglia si piega o si torce in modo eccessivo.
Le distorsioni più frequenti interessano la parte esterna della caviglia e provocano dolore e gonfiore immediati. Solitamente il dolore è localizzato davanti e sotto il malleolo peroneale, ovvero la sporgenza più bassa dell’osso laterale della gamba (perone). I legamenti interessati sono il legamento Peroneo astraglico e peroneo calcaneare Queste strutture sono degli stabilizzatori statici al contrario dei muscoli che sono degli stabilizzatori dinamici. Nel momento in cui avviene l’evento distorsivo e i muscoli hanno un impulso propriocettivo ritardato e non fanno in tempo a contrarsi i legamenti subiscono lesioni che vanno dalla distrazione alla rottura .Il movimento tipico avviene quando la punta del piede è rivolta verso il basso e la caviglia ruota bruscamente all’interno.
A seconda della gravità possiamo distinguere tre gradi di lesioni.
- 1° grado: semplice stiramento del peroneo-astragalico anteriore con “tilt” astragalico assente e cassetto negativo
- 2° grado: rottura del peroneo- astragalico anteriore e stira- mento del Peroneo Calcaneare, “tilt” astragalico e cassetto positivi (1°-2° grado)
- 3° grado: rottura del peroneo- astragalico anteriore e del peroneo calcaneare con cassetto francamente positivo e marcato “tilt” astragalico.
Se l’impatto distorsivo è elevato si possono verificare delle fratture così dette malleolari.
Una distorsione alla caviglia ha luogo quando il movimento dell’articolazione va oltre il suo normale range di movimento. All’origine di una distorsione c’è sempre un trauma: questo può essere dovuto a una caduta, a un atterraggio scorretto dopo un salto o al correre su s una superficie irregolare.
Quali sono i sintomi della distorsione della caviglia?
La sintomatologia tipica della distorsione alla caviglia include:
- dolore nell’area interessata dalla distorsione, che si acuisce quando si sposta il peso sulla caviglia distorta
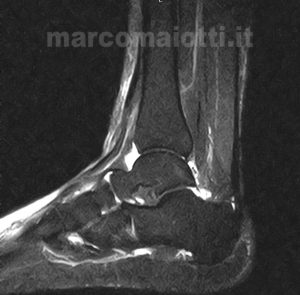
- versamento (Fig.1)
- limitazione nei movimenti
Nei casi più gravi possono comparire ecchimosi o ematomi.
Diagnosi
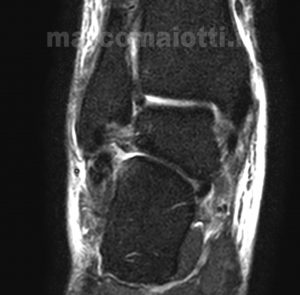
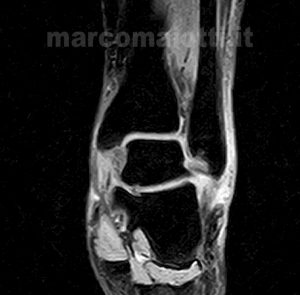
Lo specialista effettuerà, dopo un esame fisico, una radiografia al fine di escludere la presenza di lesioni ossee, per escludere lesioni legamentose o cartilaginee è indispensabile eseguire una risonanza magnetica Fig 2 – 3
Trattamento
Dopo un trauma acuto alla prima distorsione e dopo avere escluso delle fratture, il trattamento è sempre incruento e consiste in riposo, ghiaccio, elevazione dell’arto interessato, farmaci antiinfiammatori.
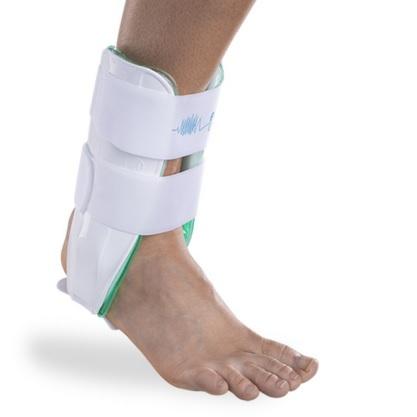
E’ necessario fin dai primi giorni dalla distorsione, bloccare la caviglia interessata dalla distorsione mediante un tutore tipo AIR CAST Fig. 4
Per tre settimane e far deambulare il paziente con bastoni canadesi per 2 settimane e dalla terza settimana è fondamentale
Impostare il protocollo riabilitativo mirato alla riduzione dell’edema peri malleolare rinforzo muscolare ed esercizi propriocettivi con tavola di FREEMAN per un mese, nel riprendere l’attività sportiva può essere utile applicare un taping dedicato. Se si segue questo trattamento, dopo una prima distorsione Molto spesso si può ottenere una buona guarigione della lesione.
Il ritorno all’attività sportiva si può concedere dopo tre mesi dal trauma.
Se si verifica una seconda, terza distorsione dopo altri traumi è probabile che la guarigione del tessuto legamentoso non sia avvenuta e quindi le distorsioni si possono riverificare anche dopo un trauma banale sì da impedire non solo lo sport ma anche da condizionare una banale corsa, la caviglia è diventata instabile.
La Risonanza magnetica in questi casi evidenzia una gravità di lesione di secondo-terzo grado.
In questi casi il trattamento è necessariamente chirurgico.
Il trattamento di scelta è senza dubbio il trattamento artroscopico mininvasivo che viene eseguito in anestesia locale.
in cosa consiste?
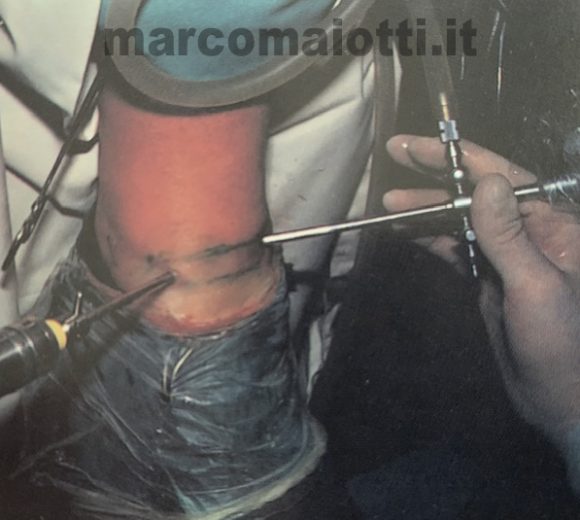
Consiste nell’inserire una sonda luminosa nell’articolazione collegata ad una telecamera. Fig. 5 e dei mini strumenti chirurgici per eseguire l’intervento.
La tecnica artroscopica nell’instabilità̀ cronica di caviglia ha una duplice funzione:
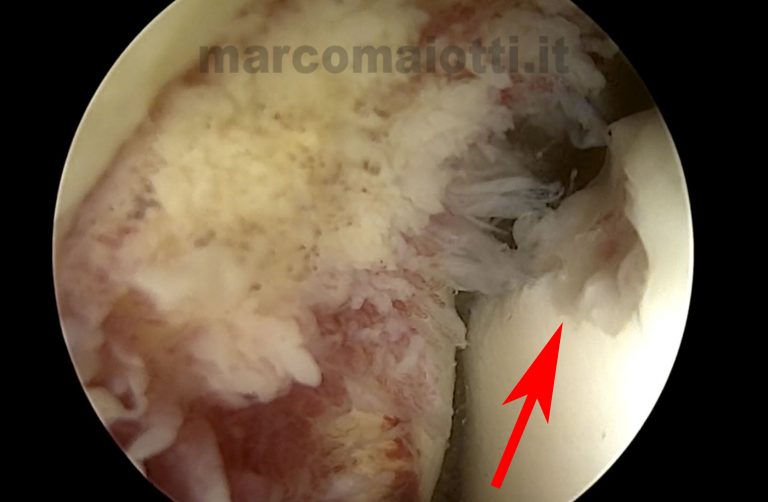
- Diagnostica: per evidenziare lesioni associate: corpi mobili, lesioni cartilaginee sperone tibiale anteriore che determina un impingement anteriore tipico del calciatore, che non risultavano evi- denti alla RM
- Terapeutica sia per lesioni legamentose, che per lesioni associate.
L’intervento per trattare le lesioni legamentose e stabilizzare l’articolazione,consiste consiste in una tecnica da noi utilizzata da molto tempo (LEGGI ARTICOLO Art.1) a seguito anche delle positive esperienze di Wolin, Fanton e Oloff Branca Zanini (Articolo 2 sul nome branca) ed è il ri- tensionamento termico capsulare per via artroscopica (Shrinkage) (Fig. 6).
L’emissione di onde radio tramite un elettrodo ad alta frequenza che svilppa una temperatura a 65° determina un accorciamento del tessuto collagene con perdita della struttura terziaria ed un conseguente ritensionamento del tessuto legamentoso del 30- 40%.
La caviglia viene posizionata in massima eversione e flessione dorsale per rilassare la componente capsulare laterale. Con lo strumento si lavora in senso disto-prossimale, in modo tale che la compattazione del tessuto connettivale avvenga distalmente alla sede di dove si deve determinare la compattazione, sfiorando con l’elettrodo il tessuto si ottiene visibilmente un suo accorciamento, con perdita della lassità ,prima ben evidente. La tecnica può e essere eseguita sia medialmente sia lateralmente. Come già accennato spesso concomitano lesioni di altre strutture legamentose (sindesmosi tibio-peroneale, legamento deltoideo, (lesioni osteocondrali) impingement anteriore.
I vantaggi dell’intervento artroscopico rispetto all’intervento a cielo aperto sono molti:
Assenza di Complicazioni
Bassissima % di infezioni
Anestesia Locale
Velocità di esecuzione
Intervento anatomico
Rapido Recupero articolare
Possibilità di intervenire contestualmente nel trattamento delle lesioni associate.
Tecniche non anatomiche tradizionali a cielo aperto.
Le tecniche non anatomiche consistono in innesti autologhi, principalmente con tendine del peroneo breve o lungo o del plantare o con “allograft”. Una terza alternativa, in casi selezionati, può essere l’utilizzo da preparati artificiali. Negli ultimi anni l’artroscopia ha svolto sicuramente un ruolo di rilievo e di scelta.